病态窦房结综合征(Sick Sinus Syndrome,SSS)是一组由窦房结及其周围组织病变导致窦房结功能减退,引起多种心律失常的临床综合征,其中心动过缓-心动过速综合征(慢-快综合征)是最常见的类型。其典型表现为心动过缓与心动过速交替出现,老年患者中尤为高发,常伴随阵发性心房颤动、心房扑动等快速性心律失常,且在心动过速终止后易出现较长RR间期,严重时可引发晕厥,对患者生命安全构成威胁。
在慢-快综合征的临床治疗中,心脏永久起搏器置入与心脏射频消融术是两种关键干预手段,但治疗方案的选择需结合患者具体病情、心律失常类型、窦房结功能状态等因素综合判断。本文将结合一例74岁男性慢-快综合征患者的临床病例,深入分析两种治疗方式的适用场景,重点探讨射频消融术在特定病例中的治疗价值。
基本病史与初步检查
患者74岁男性,因“心悸2月,晕厥3次”就诊于门诊。既往无冠心病、高血压、糖尿病等基础疾病,排除了基础疾病对心脏节律的直接影响。门诊初步评估后建议住院进一步明确诊断,但患者拒绝,仅完成门诊24小时动态心电图检查。
动态心电图结果显示:患者存在数次阵发性室上性心动过速发作,且在心动过速终止后出现长达3.4s的长RR间期(图1A、1B),发作时患者伴随头晕及晕厥前兆,提示心动过速后的长间歇可能是晕厥的直接诱因。结合症状与检查结果,门诊医师再次建议住院评估病情及是否需行起搏器置入术。
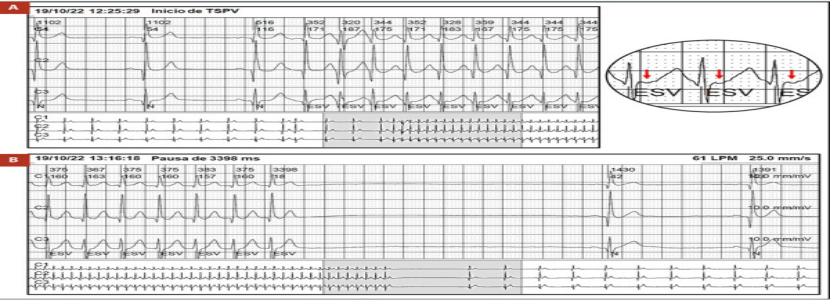
((图1A,阵发性室上性心动过速发作,RR规则,频率为170次/分,PR间期大于90ms,红色箭头表示逆行P波。图1B PST发作后窦停3.4s))
入院后进一步检查
入院心电图:窦性心律,心率约88次/分,未发现性心动过缓或心动过速,提示心律失常的阵发性特点。经胸超声心动图:左室顺应性减退,但左心室收缩功能正常,排除了心脏结构异常或收缩功能障碍导致的心律失常,进一步指向窦房结或传导通路相关问题。
住院期间病情变化与药物反应
住院期间,患者多次出现与心动过速相关的心悸和晕厥,症状反复发作且性质持续,提示阵发性室上性心动过速发作频繁,需积极干预。首先尝试静脉注射腺苷及迷走神经刺激(如 Valsalva动作),患者症状对这些治疗有反应,说明心动过速可能与房室传导通路异常相关(如旁路或房室结双径路),为后续电生理检查提供了方向。
电生理检查:明确心律失常机制
为精准定位心律失常病灶,心内科团队决定行心内电生理检查,具体操作如下:导管放置:在冠状窦(CS)放置十极导管,右心室(RV)放置四极导管,以记录心腔内电活动;心动过速诱发:检查期间成功诱发出临床症状相关的心动过速,表现为QRS波群窄(排除室性心动过速),周期长度为366ms。关键电生理特征:偏心性逆行心房激活(提示激动并非通过房室结逆传,而是存在旁路),VA 间期(心室到心房的传导时间)为104ms,符合左隐匿性旁路介导的顺向型房室折返性心动过速诊断(图 2A、2B)。
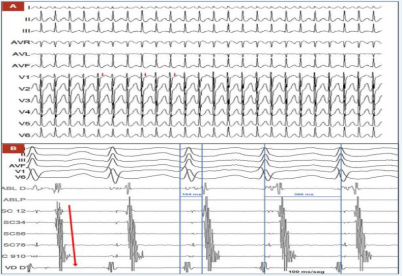
(图2A,图2B)
这一诊断至关重要-与常见的心房颤动介导的慢-快综合征不同,该患者的快速性心律失常由明确的 “隐匿性旁路” 引起,而非窦房结本身的原发性严重病变,这为 “消融术优先” 的治疗方案提供了依据。
射频导管消融术:根治心动过速,避免起搏器置入
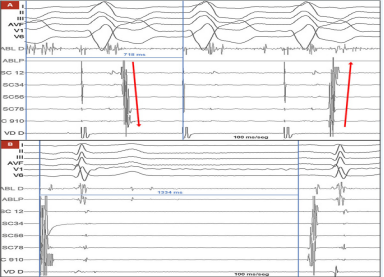
基于电生理检查结果,介入团队决定行射频消融术,而非直接置入起搏器,具体过程如下:消融路径:穿刺右侧股动脉,将消融导管(ABL)通过主动脉后入路推进至二尖瓣环(左隐匿性旁路常位于二尖瓣环附近);靶点定位:在右心室起搏期间绘制逆行心房激活图,于二尖瓣环前外侧区域发现 “融合VA间期” 及可能的通路电位,此处心房活动最早出现,确定为消融靶点;消融实施:采用功率控制射频(35W)进行消融,0.7s 后即观察到旁路传导中断,心房激活模式从 “偏心型” 转为 “同心型”(提示旁路逆传功能消失,图3A);疗效验证:消融后等待30分钟,多次尝试刺激均未再诱发出心动过速,提示消融成功;
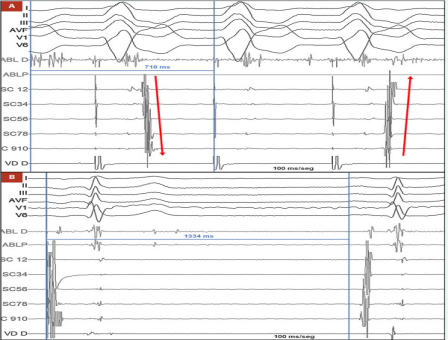
(图3A,图3B)
窦房结功能评估:消融术中常规行窦功能测试,程序性心房刺激后窦房结恢复时间(SNRT)为1334ms(正常值 < 1500ms,图3B),表明窦房结功能正常,不存在原发性窦房结功能障碍。
随访结果:消融术的长期有效性
术后1年对患者进行随访,结果显示:患者未再出现任何晕厥发作或心悸,生活质量显著改善;24小时动态心电图未发现任何心动过速发作,也未出现长RR间期,证实消融术的长期疗效。
讨论
慢 - 快综合征的核心病理机制:为何消融术可能优先?
慢-快综合征患者的窦房结功能障碍,部分并非 “原发性” 窦房结病变,而是由“过度刺激抑制”机制引起—即长期或频繁的快速性心律失常(如本例中的旁路介导心动过速)持续刺激窦房结,导致窦房结暂时性功能抑制,表现为心动过速后的长间歇。这种窦房结功能障碍是 “继发性” 的,而非窦房结本身的不可逆损伤。
因此,对于此类患者,优先治疗快速性心律失常(而非直接置入起搏器)是合理的:若能根治快速性心律失常,解除对窦房结的 “过度刺激”,窦房结功能可能完全恢复,从而避免起搏器置入[1,2,3]。本例患者的诊疗过程正是这一逻辑的典型体现-消融根治旁路介导的心动过速后,窦房结功能恢复正常,无需再置入起搏器。
消融术的优势:对比起搏器置入的关键价值
在慢-快综合征的治疗中,射频导管消融术的优势主要体现在以下方面:根治病因,而非对症支持:起搏器置入主要用于治疗心动过缓(如长间歇),属于 “对症治疗”,无法解决快速性心律失常的根本问题;而消融术可直接根治快速性心律失常(如本例的隐匿性旁路、心房颤动的病灶),从病因上消除对窦房结的抑制,恢复窦房结正常功能。
长期疗效稳定,减少心律失常进展:研究表明,成功消融快速性心律失常后,患者可长期维持窦性心律,避免因长期心动过速导致的心脏扩大、心力衰竭等并发症;而起搏器置入后,若快速性心律失常未得到控制,仍可能反复发作,甚至因起搏器对心动过速的 “感知或起搏异常” 导致症状加重[4](如本例中,若置入起搏器,心室起搏可能维持旁路介导的心动过速,反而加重病情)。需强调的是,消融术并非慢-快综合征的 “万能治疗”,以下情况仍需优先考虑起搏器置入:
原发性窦房结功能障碍:若电生理检查或动态心电图证实患者存在不可逆的窦房结功能减退(如窦房结恢复时间显著延长、持续性窦性心动过缓),即使消融快速性心律失常,窦房结功能也无法恢复,此时需置入起搏器;快速性心律失常无法根治:对于部分复杂的快速性心律失常(如弥漫性心房颤动、多病灶室上性心动过速),若消融术无法完全根治,术后仍频繁发作,且伴随严重长间歇或晕厥,需联合起搏器置入。若患者因严重心动过缓或长间歇出现心源性休克、反复晕厥等危及生命的情况,需先紧急置入临时起搏器稳定病情,待病情缓解后再评估是否需行消融术。
对于房室结折返性心动过速、隐匿性旁路介导的心动过速等 “明确病灶” 的快速性心律失常,消融术的根治率可达 90% 以上,术后窦房结功能恢复率高,显著降低起搏器置入率。
总结
本例74岁男性患者的诊疗过程,为慢-快综合征的治疗提供了重要启示:慢-快综合征的治疗并非 “非起搏器即消融”,而是需基于详细的电生理评估,明确快速性心律失常的机制与窦房结功能状态,制定个体化方案。
-END-
声明:本文为原创内容,作者<努尔巴哈尔>,以上仅代表作者本人观点,仅用于学习交流,版权归原作者所有。













