1 病例资料
患者,男,30岁,以“胸闷3d”为主诉于2021年8月16日入院。
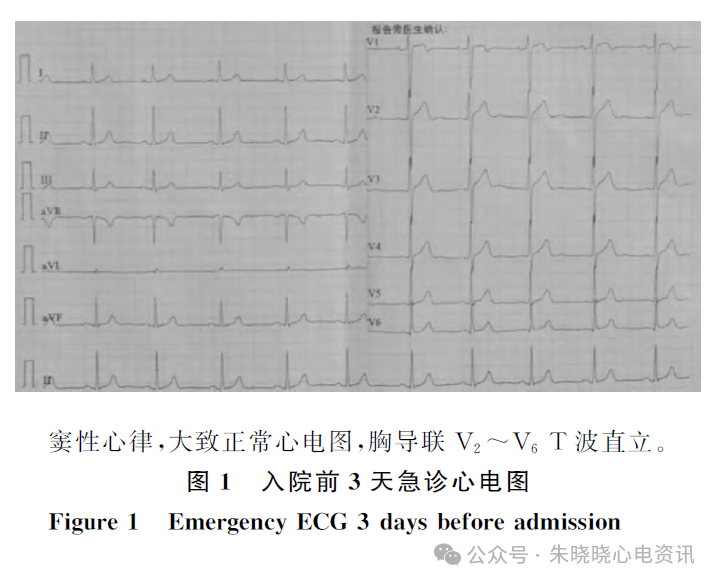
入院前3d出现活动后胸闷不适,位于胸骨后,范围约拳头大小,无放射,持续时间5~10min,休息后可以缓解,于我院急诊查心电图(8月13日)提示“窦性心律、大致正常心电图”(图1),具体诊疗情况不详。
入院前1d无明显诱因再次出现心前区胸闷不适,程度明显加重,伴恶心、背痛、少量汗出,左侧肢体麻木感,持续约5min,休息后可以缓解。
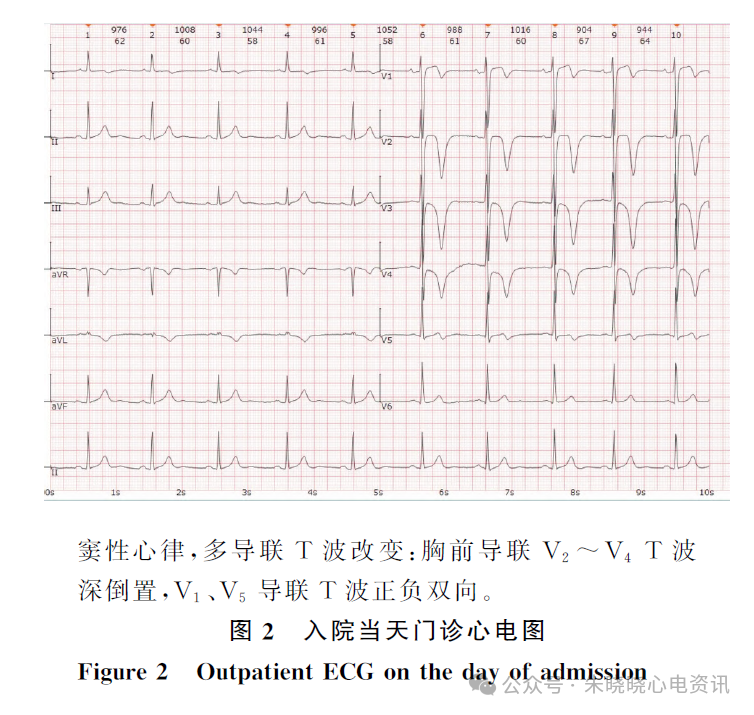
再次就诊于我院门诊,到院时胸痛已基本缓解,入院当天门诊心电图(8月16日)示:窦性心律,多导联T波改变(胸前V2~V4 导联T波深倒置),考虑Wellens综合征心电图改变,结合临床进一步确诊(图2)。
血清肌钙蛋白I定量0.032ng/mL(正常参考值:0~0.02ng/mL)。遂以“胸痛待查(Wellens综合征?)”收入院。
患者既往有肺结核、淋巴结结核病史,已治愈;吸烟史10余年。入院后诉胸闷痛较前缓解,左侧肢体稍麻木,活动后无明显加剧。
查肌钙蛋白I定量0.041ng/mL,余心肌酶指标均正常。急诊床边超声心动图(8月16日)示:左室壁不增厚,左室壁运动幅度及协同性未见明确异常(射血分数约68%)。
考虑急性冠状动脉综合征(ACS),予阿司匹林、硫酸氢氯吡格雷抗血小板聚集,瑞舒伐他汀钙调脂稳定斑块,琥珀酸美托洛尔缓释片控制心室率等。
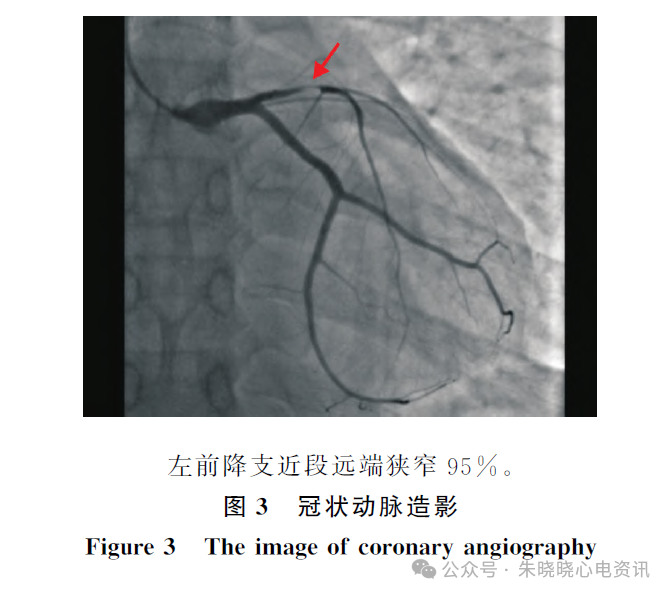
行冠状动脉(冠脉)造影(8月18日)见:冠脉呈均衡型,左主干粗长,开口正常,管壁规则,未见明显狭窄;
左前降支近段远端狭窄95%,中段近端狭窄90%;对角支发育细小,开口狭窄90%,TIMI血流3级;
左回旋支发育粗大,近段远端狭窄10%,远段近端狭窄20%;
钝缘支未见明显狭窄,TIMI血流3级;
右冠管壁规则,未见明显狭窄,TIMI血流3级(图3)。
予球囊在前降支近段远端至中段近端及对角支开口狭窄处反复扩张,于前降支近段远端至中段近端狭窄处植入3.0mm×23mm(12atm,5s)支架1枚,术中复查造影示支架内未见明显狭窄。
入院后第3天复查常规心电图(8月19日)示:窦性心动过缓,T波改变(胸导联V1~V3T波呈正负双向改变)(图4)。经上述治疗,患者病情平稳后顺利出院。
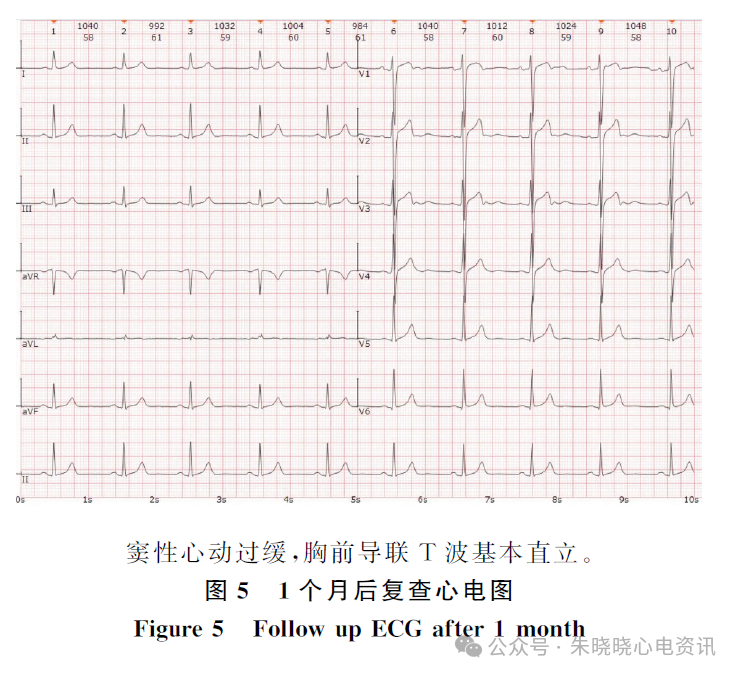
1个月后返院门诊复查常规心电图(9月16日)示:窦性心动过缓,胸前各导联T 波已基本直立(图5)。
2 讨论
Wellens综合征属于高危的不稳定型心绞痛,很容易进展为急性ST 段抬高型心肌梗死(STEMI)。孟阳等[1]研究表明,Wellens综合征预测罪犯血管前降支的特异度可达96%。
前降支近端严重狭窄可引起急性心肌缺血,如未能及时识别可引发急性心肌梗死、心力衰竭等严重后果,需尽早开通血管以有效减少心律失常、室壁运动异常、急性心肌梗死等并发症发生。
2009年AHA/ACCF/HRS心电图标准化解析指出,这种胸导联孤立性T波动态变化属于心肌缺血后的T波改变,可归类为非ST段抬高型ACS,应尽快进行PCI改善预后。
Wellens综合征的诊断标准如下:
①既往有胸痛症状;
②胸痛发作时心电图表现正常;
③心肌酶学指标正常或轻度升高;
④没有病理性Q 波、R 波振幅下降、消失;
⑤V2~V3 导联ST 段在等电位线无或仅有轻度抬高(幅度<1mV),呈凹面向上型或水平型;
⑥在胸痛缓解间期,胸前V2、V3 导联T波呈双向或者对称性倒置,也可累及V1、V4~V6导联;
⑦冠脉造影可见前降支近端明显狭窄[3-4]。
根据上述特征性T 波改变,可进一步分为两型:Ⅰ型表现为T 波双支对称性深倒置,Ⅱ型则呈现正负双向,主要出现在V2、V3 导联上,常可扩展至V1、V4~V6 导联。
邱景伟等指出,Ⅰ型及Ⅱ型可在同一患者的不同时期出现。
吴高波等对两种类型患者的各项参数进行比较后指出,Ⅱ型患者前降支狭窄程度比Ⅰ型严重,危险程度更高。
余华等对80例非Ⅱ型和80例Ⅱ型患者进行对比研究,结果提示Ⅱ型Wellens综合征患者的前降支狭窄程度更严重,并发心肌梗死及病死率均更高,应尽早采取PCI治疗。
本文报道的患者在症状、心电图演变、心肌酶学、冠脉造影等方面表现均符合Wellens综合征的诊断标准。
值得注意的是,本例患者Wellens综合征类型在PCI后发生了转变:胸痛发作时T 波直立,症状缓解时V2~V4 导联T波双肢对称性深倒置,为Ⅰ型;而PCI后第3天心电图V1~V3 的T波表现为正负双向改变,转为Ⅱ型,危险度更高。
目前文献报道Wellens综合征由Ⅰ型转换为Ⅱ型的病例较少,进展为急性STEMI的多见。
进一步分析本例患者发生类型转变的原因:首先,首诊医师对Wellens综合征警惕性不够,见心电图正常未进一步处理,同时患者就诊时间延误等因素使得病情加重;
其次,患者前降支狭窄达95%,PCI术中经历多次球囊扩张以及支架植入,可能造成血管痉挛,以及血管开通后的缺血再灌注均有可能加重损伤导致T波转变。
另外,根据程小航等[10]的研究结果,进展性Wellens综合征多为中年男性,既往无冠心病病史,血栓不稳定容易发生脱落而进展为STEMI。
上述因素均提示,应当重视容易发生转变的患者,及时行PCI开通血管,避免术中不必要的损伤,术后加强护理和监测,防止病情加重恶化。
Wellens综合征在临床上并不少见,但仍容易误诊和漏诊,总结原因为:、
①其临床特点具有欺骗性:患者胸痛发作时心电图表现伪正常化,胸痛缓解后除T波改变外,无ST 段改变、病理性Q波、胸导联R波递增不良等,常被认为是非特异性的T波改变,且心肌酶指标多数正常,容易发生漏诊。
②症状表现不典型:部分患者无明显心绞痛发作病史,仅有胸闷或其他症状如咽痛、咳嗽、恶心等,就诊于非心血管专科而被误诊。
赵明明等报道了1例Wellens综合征患者以剑突下不适感、恶心等消化系统症状为主要临床表现,加之该患者既往有反流性食管炎病史,极易误诊为消化系统疾病。
③医生因素:如果接诊医生警惕性不够,对Wellens综合征认识不足,不注意鉴别诊断,未进行心电图检查或者因心电图伪正常化表现而未进一步追踪,则容易漏诊。
④患者因素:Wellens综合征具有不稳定性心绞痛发作特点,疼痛症状常为间歇性或者偶发,患者不够重视未及时就诊,造成急性心肌梗死等严重后果方才就诊;另外部分发病患者趋向于年轻化,容易被忽视。
本例患者发病时才30岁,但其有长期吸烟史,具备冠心病危险因素,胸痛就诊时心电图伪正常化,接诊医生未进一步观察及处理,患者离院后仍有反复胸痛发作,两天后再次就诊而延误病情。这提示在接诊患者过程中,不能因为患者年轻而掉以轻心,应拓宽思路,完善相关检查,警惕隐匿性心脏疾患,避免漏诊和误诊。
综上所述,Wellens综合征属于高危的ACS,其具有犯罪血管指示性,是进行冠脉造影及血管治疗的指征,此类患者在短期内(数小时或数天)应反复进行心电图检查和对比,寻找T 波的演变特点,避免进一步发展至心肌梗死甚至猝死。
临床医生应该提高对其的甄别能力以减少误诊或漏诊。
-END-
声明:本文转载于<朱晓晓心电图资讯>,以上仅代表作者本人观点,仅用于学习交流,版权归原作者所有。