一、定义、命名与分类体系
(一)历史演变与命名逻辑
(二)核心诊断要素

(三)InterTAK诊断标准与分型
(四)解剖学变异型

二、流行病学与临床诱因
(一)发病率与人群分布
(二)临床诱因的异质性
-
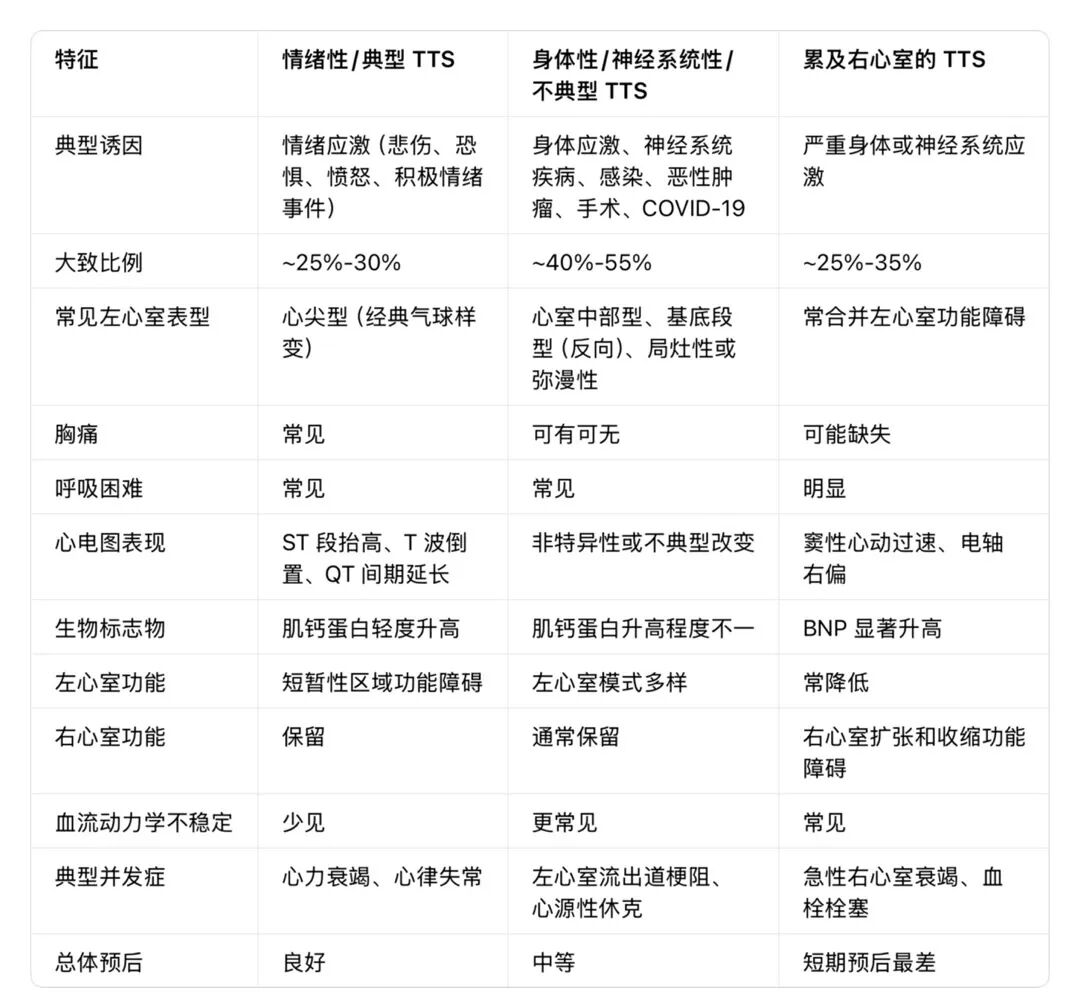
情绪应激:占比约25%-30%,包括丧亲、恐惧、愤怒、突发惊喜等,主要诱发经典心尖型TTS,预后较好; -
身体应激:占比最高(40%-55%),涵盖败血症、呼吸衰竭、创伤、手术、代谢紊乱等,多导致心室中部型、基底段型或弥漫性变异型,急性并发症风险高; -
神经系统损伤:是最强烈的诱因之一,包括脑卒中、蛛网膜下腔出血、癫痫发作、创伤性脑损伤等,常引发非心尖型TTS,早期死亡率显著升高; -
其他诱因:包括药物(肾上腺素能药物、化疗药物)、疾病(嗜铬细胞瘤、自身免疫性疾病)、感染(尤其是COVID-19)等,其中COVID-19疫情期间,感染相关炎症损伤与社会心理应激的叠加导致TTS发病率升高,且病情更重、心肺并发症更多。此外,约10%-15%的患者无明确诱因,可能与潜在的自主神经功能紊乱、微血管病变或遗传易感性有关。
三、病理生理学机制:多因素交织的复杂网络
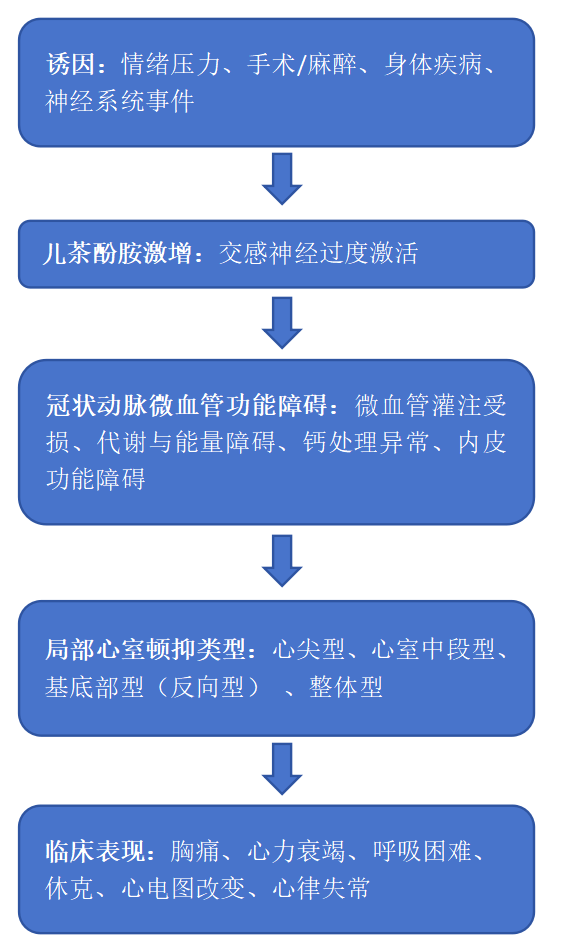
(一)儿茶酚胺激增与交感神经过度激活
(二)冠状动脉微血管功能障碍(CMD)
(三)心肌能量代谢与钙处理紊乱
(四)脑心轴调节紊乱
(五)遗传与激素因素
(六)慢性重构与持续性亚临床功能障碍
(七) TTS 病理生理学的综合多模式模型
四、临床表型与预后分层
(一)典型与非典型临床表现
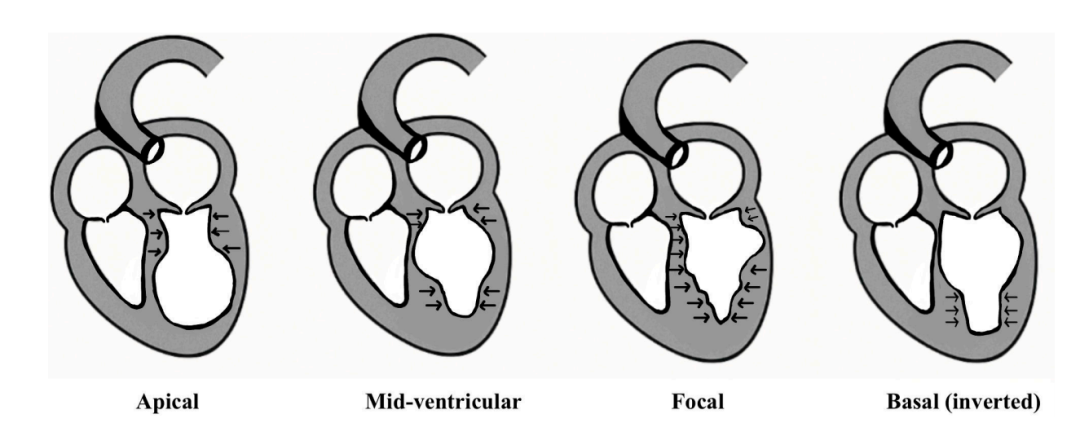
(三)急性并发症
(四)预后分层工具与长期结局
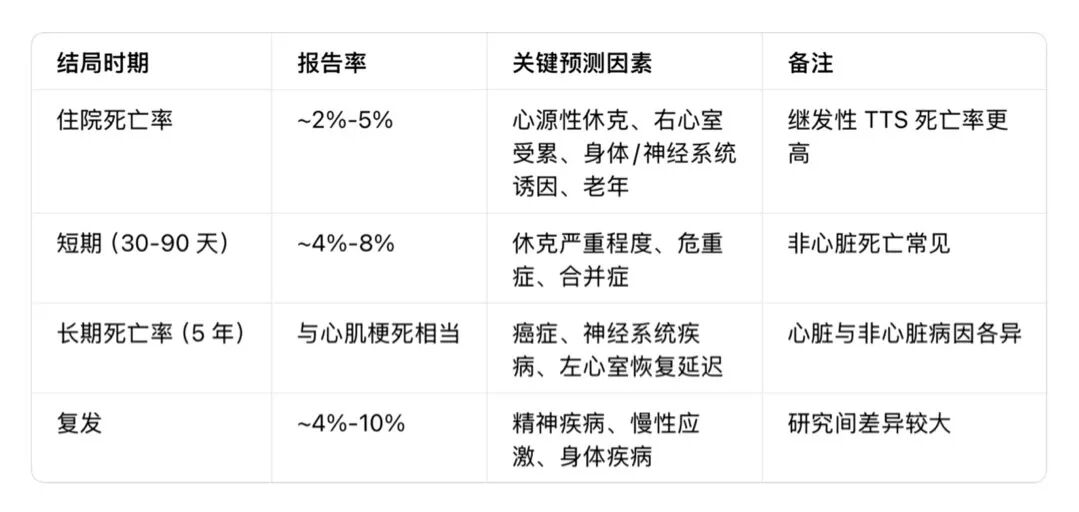
五、诊断与鉴别诊断
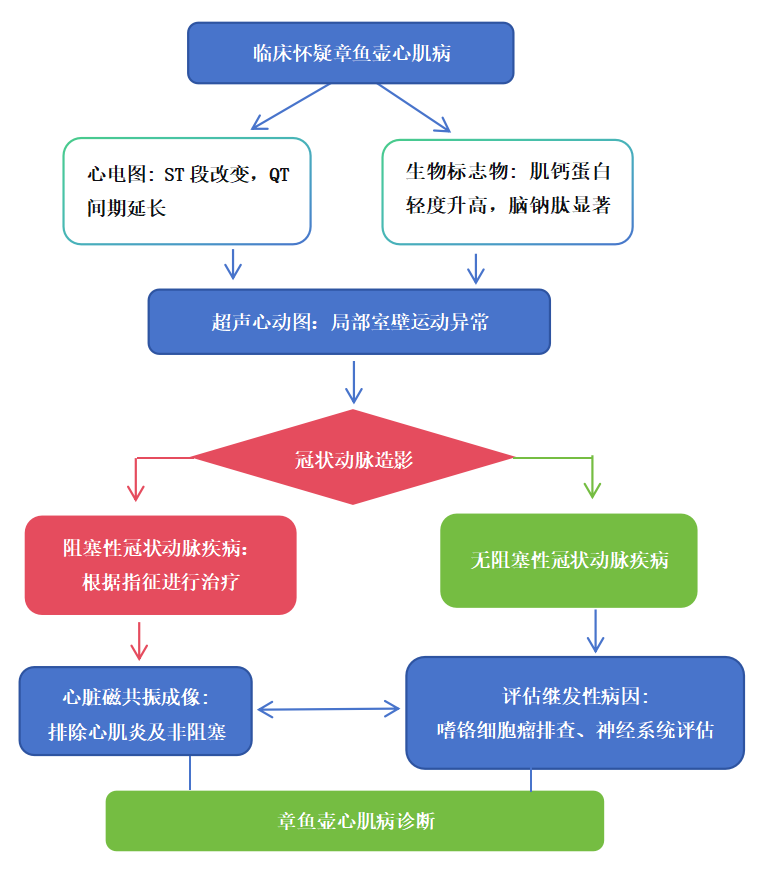
(一)无创诊断手段
-
心电图:作为首选筛查工具,但其异常缺乏特异性,需结合临床背景解读; -
生物标志物:肌钙蛋白轻至中度升高(通常低于急性心肌梗死)、BNP/NT-proBNP显著升高是TTS的特征性表现,“BNP与肌钙蛋白不成比例升高”有助于鉴别诊断; -
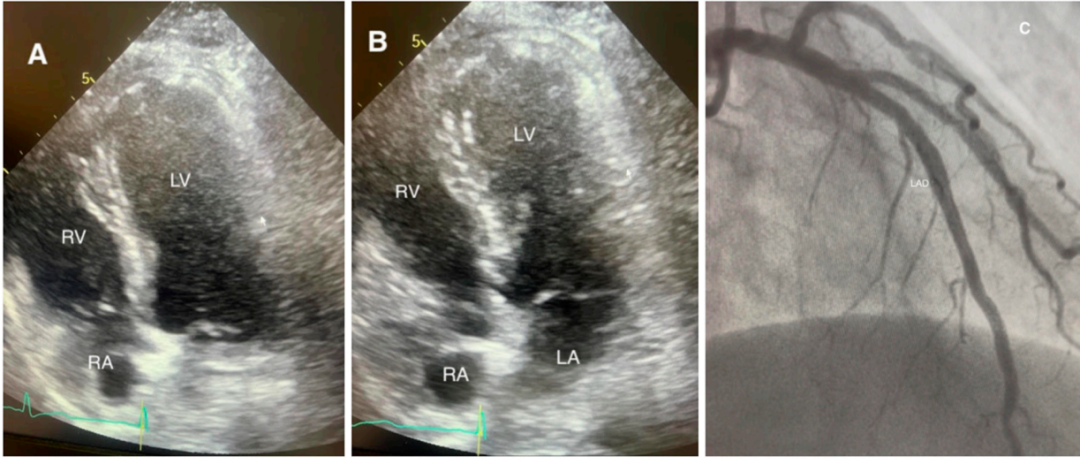
超声心动图:经胸超声心动图可快速识别室壁运动异常的分布模式,评估左心室射血分数和右心室受累情况,是床旁诊断的核心工具;斑点追踪超声心动图可检测到常规超声难以发现的亚临床应变异常,有助于评估病情严重程度和预后;
(二)有创诊断手段
(三)主要鉴别诊断
-
急性冠状动脉综合征:核心鉴别点为冠状动脉造影是否存在阻塞性病变、CMR是否有缺血性LGE; -
心肌炎:CMR显示斑片状或心外膜LGE、炎症标志物(如C反应蛋白)显著升高,且多有病毒感染前驱史; -
嗜铬细胞瘤:可通过检测血/尿儿茶酚胺及其代谢产物鉴别,影像学检查(如CT、MRI)可发现肾上腺占位; -
脓毒症诱导的心肌病(SIC):多表现为弥漫性双心室功能障碍,无区域室壁运动异常的特异性分布,CMR无心肌水肿表现; -
MINOCA:需通过CMR、IVUS/OCT明确病因(如斑块破裂、血管痉挛、心肌炎),与TTS的微血管功能障碍机制相区分。
(四)诊断局限性
六、治疗与管理策略
(一)急性期治疗
-
血流动力学稳定:对于左心室流出道梗阻(LVOTO)阳性的患者,应避免使用正性肌力药物(如多巴酚丁胺),优先给予容量复苏和纯血管收缩剂(如去氧肾上腺素);LVOTO阴性且严重收缩功能障碍的患者,可谨慎使用正性肌力药物(如米力农)或临时机械循环支持(如Impella、VA-ECMO);急性心力衰竭患者需给予利尿剂、血管扩张剂,必要时无创/有创通气; -
神经激素阻断:血管紧张素转换酶抑制剂(ACEI)或血管紧张素受体拮抗剂(ARB)可改善心室重构、降低长期心力衰竭风险,建议用于左心室射血分数显著降低的患者;β受体阻滞剂可抑制交感神经过度激活,适用于儿茶酚胺驱动型或有心律失常风险的患者,但需避免在LVOTO阳性患者中使用; -
并发症管理:心律失常患者需持续心电监测,纠正电解质紊乱(尤其是低钾、低镁),避免使用延长QT间期的药物;左心室血栓高风险患者(心尖无运动、射血分数≤35%)需给予抗凝治疗(如华法林、新型口服抗凝药),持续至室壁运动恢复正常; -
机械循环支持:对于心源性休克患者,机械循环支持是挽救生命的关键手段。LVOTO阳性患者应避免使用主动脉内球囊反搏泵(IABP),可选择VA-ECMO或ECMELLA;LVOTO阴性患者可使用Impella等经皮左心室辅助装置,待心室功能恢复后逐渐撤离。
(二)慢性期管理与二级预防
-
药物治疗:无明确证据支持长期使用β受体阻滞剂预防复发,仅建议用于有持续性交感神经激活或心律失常史的患者;ACEI/ARB可用于合并高血压、心力衰竭或持续性心室功能障碍的患者; -
非药物干预:结构化心脏康复(包括有氧训练、抗阻训练)可改善患者运动耐量、恢复自主神经平衡,提高生活质量;认知行为疗法(CBT)可降低焦虑、减少应激相关情绪触发,尤其适用于原发性或复发性TTS患者; -
诱因控制:积极管理基础疾病(如高血压、糖尿病、精神疾病),避免情绪剧烈波动和过度劳累,减少儿茶酚胺类药物的使用; -
长期随访:建议患者出院后3-6个月进行超声心动图(含斑点追踪)复查,评估心室功能恢复情况;对于恢复延迟或存在亚临床功能障碍的患者,需延长随访时间,必要时进行CMR检查评估心肌纤维化。
(三)特殊人群管理
-
神经源性TTS:需在治疗神经系统原发病的基础上,加强心脏监测,早期使用β受体阻滞剂和ACEI/ARB,避免加重交感神经激活; -
围手术期TTS:术前评估患者应激风险,术中避免血流动力学剧烈波动,术后加强心电和生物标志物监测,早期识别并干预; -
COVID-19相关TTS:在治疗COVID-19的同时,给予针对性的心脏支持治疗,重视炎症反应的控制; -
儿童TTS:诱因以神经系统损伤为主,治疗以支持性治疗为主,预后与成人相当,但需长期随访评估心脏功能。
七、未来研究方向与挑战
(一)生物标志物与影像学创新
(二)人工智能与风险预测
(三)机制导向的靶向治疗
(四)临床研究设计优化
八、结论
-END-