01
下胫腓前韧带
02
下胫腓后韧带
下胫腓后韧带由浅部和深部两个独立成分构成,通常所说的下胫腓后韧带指浅部成分,深部成分则被称为横韧带。该韧带整体近乎水平走行,与水平面成约20°角。其在腓骨侧的宽大止点可限制足部相对于小腿的过度外旋,以及腓骨远端相对于胫骨的过度活动。
浅部成分起自外踝后缘,向近侧和内侧走行,止于胫骨后结节;深部成分(横韧带)起自踝窝近侧区,通常止于胫骨远端腓切迹的后下角,部分病例中可延伸至内踝窝。深部成分的远侧纤维紧邻横韧带,部分腓骨侧止点纤维与横韧带相延续,因此难以区分其与邻近韧带的上下边界。从功能上看,该成分类似胫骨关节面后缘的盂唇样延伸结构,有助于维持关节稳定性,阻止距骨向后移位。
03
踝间韧带
04
胫腓骨间韧带




1950年,Lauge-hansen提出,创伤发生时踝关节的位置(旋后或旋前)以及外力方向(外展、内收或外旋)决定了韧带和骨骼的损伤模式及顺序,损伤分期越低,损伤程度越轻:

▲ 图示踝关节位置:旋前

▲ 图示踝关节位置:旋后


▲图示Lauge-hansen分型系统。





过度背伸损伤可因距骨宽大的前侧部分过度卡入踝穴,将腓骨推离胫骨,使胫腓联合韧带承受过度张力所致,胫腓骨间韧带和下胫腓后韧带受累尤为明显。高处坠落、机动车事故等高能量创伤也可导致胫腓联合损伤,此类损伤中,轴向压力压迫胫骨和腓骨,造成胫腓联合断裂。
1972年提出的Weber X线分类法根据腓骨骨折与胫腓联合的解剖位置关系进行分型:A型骨折位于胫腓联合远侧;B型骨折位于胫腓联合水平;C型骨折位于胫腓联合近侧,若累及腓骨近端则称为Maisonneuve骨折。






-
轻度损伤无影像学异常,仅可能存在下胫腓前韧带部分撕裂,胫腓联合保持稳定,通常采取保守治疗; -
中度损伤的外旋试验、挤压试验等临床检查结果阳性,但X线片无异常,可能存在下胫腓前韧带完全断裂,甚至累及其他韧带结构,胫腓联合稳定性可能保留或受损,因此治疗方案可选择保守治疗或手术治疗; -
重度损伤的临床检查结果阳性,且X线片显示韧带或骨骼明显损伤,表现为下胫腓前韧带、下胫腓后韧带、胫腓骨间韧带和距腓韧带完全断裂,导致胫腓联合不稳,通常需要手术干预。




01
X线摄片
X线摄片是初步评估远端胫腓联合损伤的首选影像学检查方法,对判断骨折、识别胫骨与腓骨远端解剖关系异常具有重要作用。负重位踝关节X线片(包括正位、侧位和踝穴位,踝穴位为小腿内旋15°~20° 的正位片)是检出胫腓联合异常的关键。此外,对可疑病例,需拍摄胫骨和腓骨全长的正侧位 X 线片,以评估近端骨折情况 。
无论是否合并骨折,踝关节扭伤时均可能发生胫腓联合损伤,不能仅凭骨折分型排除该损伤。不同骨折类型中,Weber C型腓骨骨折均伴随下胫腓联合分离,Weber A型骨折则通常不累及胫腓联合;而Weber B型骨折中,17%~52%的病例存在胫腓联合受累 。此外,若存在后踝骨折,需考虑胫腓联合损伤的可能,因后下胫腓韧带附着于后踝的后结节。
X线片评估胫腓联合分离可通过三项核心测量指标:胫腓重叠距离、胫腓间隙宽度和内侧间隙宽度:


胫腓重叠距离指腓骨远端内侧缘与胫骨远端前结节之间的水平距离,测量点位于胫骨关节面上方10mm处;正位片上该值大于6mm、踝穴位上大于1mm为正常范围 。胫腓重叠距离缺如可能是正常的解剖变异,但踝关节损伤后若出现单侧缺如,应考虑为胫腓联合分离的征象。
胫腓间隙宽度指胫骨后结节外侧缘与腓骨沟最深点内侧缘之间的水平距离,在正位和踝穴位上于胫骨关节面上方10mm处测量,该值≤6mm 为正常;患侧与健侧的胫腓间隙宽度差值≥2mm,可能提示胫腓联合损伤。
内侧间隙宽度指踝关节踝穴位X线片上内踝与距骨之间的距离,该值不应超过4mm,且通常小于或等于距骨穹窿与胫骨平台之间的上间隙宽度。内侧间隙宽度增宽应警惕三角韧带复合体损伤。
此外,若可疑为Weber C型损伤但踝关节X线片未显示骨折,必须对腓骨近端进行影像学检查以全面评估,检查结果可证实可疑的损伤机制,并发现合并的腓骨Maisonneuve骨折。

将足部置于背伸加外旋位进行应力X线摄影,可评估急性或慢性远端胫腓联合分离,但该检查的临床应用价值仍存争议,其局限性包括:患者不适感明显、部分患者无法负重、外力施加无标准化流程、缺乏明确的对比测量参数,这些因素均会影响检查结果的可靠性和可重复性。
由于影像学采集技术的差异和观察者间的一致性问题,X线测量的可重复性有限。单纯依靠X线测量可能导致误诊和不当治疗,健侧对比和高级影像学检查是确诊胫腓联合分离的重要手段。


02
超声检查
超声是评估胫腓联合损伤的新兴工具,可提供动态评估,补充静态影像学检查的不足。技术进步、操作医师培训体系完善及设备普及,正重塑超声在肌肉骨骼影像学中的作用。尽管超声在部分研究模型中敏感性和特异性可达100%,但因操作依赖性强、观察者间一致性差异大,其临床应用仍受限。超声下可通过韧带增厚、变薄、纤维连续性中断,以及损伤部位出现低回声或无回声缺损来识别韧带损伤。
03
MRI检查
MRI是评估急性远端胫腓联合损伤的金标准影像学方法,据报道,其诊断前下胫腓韧带撕裂的准确率为76%~100%,诊断后下胫腓韧带撕裂的准确率为 88%~100%。MRI上,完整的胫腓联合韧带在所有脉冲序列中均表现为低信号的条带状结构。与其他韧带结构相同,根据影像学表现,胫腓联合韧带损伤可分为轻度扭伤、部分撕裂(中度扭伤)和完全撕裂(重度扭伤):扭伤表现为韧带增厚、信号增高及周围水肿;部分撕裂表现为韧带内局灶性连续性中断;完全撕裂则表现为韧带全层连续性中断或韧带缺如。

慢性损伤表现为韧带增厚、形态不规则,无明显周围水肿,此时诊断准确性显著下降,据文献报道,其敏感性为54%~62%,特异性为52%~61%。

也有学者提出了基于MRI的踝关节胫腓联合扭伤分级系统,根据韧带受累程度将损伤分为四度。另有研究表明,踝穴上方关节积液高度大于 8mm 与远端胫腓联合不稳相关。

-
MRI检查的注意要点
下胫腓前韧带和下胫腓后韧带与正交平面呈斜行走向,在常规轴位MRI上可能被误判为撕裂。常规踝关节斜轴位MRI序列的扫描平面,需在矢状位定位像上垂直于腓骨肌腱,沿肌腱从踝后至足中段的走行方向设定。本文作者认为,该序列有助于评估下胫腓前韧带和下胫腓后韧带,对下胫腓前韧带的评估效果尤为显著:

三维各向同性涡轮自旋回波序列为评估远端胫腓联合提供了可靠方法,该序列具有高信噪比和对比噪声比,可进行多平面重建,包括45°斜位评估,其对急、慢性胫腓联合损伤的诊断效能与二维质子密度加权MRI相当。尽管三维SPACE序列(基于不同翻转角演化的优化对比采样完美序列)的图像边缘清晰度低于二维涡轮自旋回波序列,但其能清晰显示韧带的连续性、轮廓和信号强度,可实现准确诊断,对急性损伤的诊断尤为适用;对于慢性损伤,斜位成像可提升韧带形态的显示效果,有助于损伤分型。
-
不稳定性损伤的MRI诊断要点
尽管MRI能精准评估韧带和骨性损伤,但无法对远端胫腓联合进行动态评估。因此,MRI可显示解剖学损伤,但不能直接确诊关节不稳,仅能通过间接影像学表现推断。MRI上提示胫腓联合不稳的关键征象包括:后下胫腓韧带完全撕裂、后踝骨折、三角韧带完全撕裂及胫腓联合近侧腓骨骨折。
下胫腓后韧带完全断裂是判断胫腓联合不稳的可靠指标,其敏感性为74%,特异性为 78%,阳性预测值为54%。后踝骨折对关节生物力学的影响与下胫腓后韧带完全断裂相当,且单独发生的概率极低,仅占所有踝关节骨折的1%~4%:


但该骨折常合并更复杂的损伤,包括双踝骨折、三踝骨折和腓骨近端骨折。约82%的Maisonneuve骨折患者会出现后踝骨折的症状和体征。尽管单纯三角韧带损伤通常为稳定性损伤,但当其与远端胫腓联合损伤并存时,会导致踝关节冠状面明显不稳。
-
合并损伤
下胫腓联合损伤常合并其他结构异常,MRI可清晰显示这些病变。距腓前韧带损伤最为常见,发生率约64%,且与胫腓联合分离密切相关,尤其在踝关节内翻加跖屈损伤中更易出现;骨挫伤发生率约25%,在急性损伤中更为常见,且多位于内侧,与内翻所致的挤压和牵张力相关。
距骨穹窿骨软骨损伤的发生率约28%,在急、慢性损伤中发生率相近;约33%的慢性损伤病例会出现胫腓关节对合不良,该表现由关节长期不稳或韧带愈合不良所致,会增加关节功能持续障碍和退变的风险。
04
常规CT
与常规X线摄影相比,CT评估胫腓联合增宽的准确性更高,是评估可疑不稳患者、检出隐匿性骨折的重要辅助手段。对可疑胫腓联合损伤的CT检查方案,需在中立位获取双侧踝关节的对比图像,可在足部下方放置丙烯酸支架以保证体位标准化。
与标准X线测量一致,多数CT测量指标均在胫骨远端关节面上方10mm处获取。研究表明,以踝关节面水平胫腓联合最窄处增宽2mm为阈值,诊断胫腓联合分离的敏感性为76%、特异性为81%,较关节镜检查结果更优,且诊断效能优于其他CT 测量指标;但该研究未与健侧进行对比。此外,CT测量的最佳位置和参考值仍存争议,需进一步研究验证该影像学诊断方法的有效性。
关节镜是诊断胫腓联合不稳的金标准,通常将踝关节面水平胫腓联合增宽大于 2mm 定义为关节不稳;但近期一项研究提出,以腓切迹前部增宽2.9mm作为诊断阈值。
在胫骨关节面上方10mm处进行的其他CT测量指标包括:腓骨与胫骨切迹前、后关节面之间的距离、腓骨旋转角,以及腓骨相对于胫骨的移位距离:

05
应力CT
常规CT无法模拟负重或应力状态,限制了其在关节不稳诊断中的应用。为克服这一局限性,近期有学者提出了三期应力CT检查方案:第一期在踝关节中立位扫描;第二期将踝关节外旋45°、最大背伸,膝关节伸直后扫描;第三期将踝关节外旋45°、背伸,膝关节屈曲45°后扫描。患者取仰卧位,扫描时足部由连接可调节应力绳的丙烯酸板支撑。本文作者发现,该应力操作有助于发现远端胫腓对位的细微变化,但受患者自主背伸的影响,检查中的机械应力存在不精确性和变异性:

有学者提出,当以患侧与健侧前内侧移位差值1mm为阈值时,应力CT对胫腓联合不稳的诊断效能良好。
06
负重位CT
负重位CT是新兴的检查技术,可反映足踝部的生理负荷状态,但早期研究中,其测量的损伤组与对照组胫腓联合的差异结果存在矛盾。
骨分割技术的发展使更特异、详细的测量指标得以应用,可通过获取面积和体积参数,对比患者患侧与健侧的胫腓关节,且初步结果良好。例如,研究显示,负重状态下,不稳定关节的胫腓联合面积较健侧增加13.7%(患侧比健侧高22.9mm²),而稳定关节的面积仅增加3.1%。在胫骨关节面近侧5cm 范围内均可测量关节体积,以体积大于11.6cm³为阈值,诊断胫腓联合不稳的敏感性为95%、特异性为83%、准确性为 90%。
近期出现的半自动和自动骨分割技术,结合距离和覆盖度成像技术,可提供更客观、可量化的检测数据,有望发现以往未被识别的损伤相关异常。




本文作者制定了流程图,阐述其所在机构对可疑远端胫腓联合损伤的急性踝关节损伤或慢性不稳的诊断评估方案:

欧洲运动创伤、膝关节外科与关节镜学会-踝足分会发布的胫腓联合损伤共识声明中,将急性损伤分为稳定性和不稳定性损伤:
-
稳定性损伤:表现为下胫腓前韧带损伤(可合并胫腓骨间韧带损伤),三角韧带功能完整; -
不稳定性损伤:通常合并三角韧带损伤,可进一步分为隐匿性分离和显性分离。隐匿性分离指下胫腓前韧带断裂(可合并胫腓骨间韧带、三角韧带断裂);显性分离则指所有胫腓联合韧带和三角韧带均发生断裂。
根据该分类体系,目前共识认为:稳定性损伤可采取保守治疗,包括初期的非负重期,随后过渡到保护性部分负重,并进行康复训练;各阶段的过渡需根据症状严重程度和患者的治疗反应确定。但对于如何区分隐匿性 / 潜在不稳定性损伤与稳定性损伤,其治疗流程仍存争议。
01
手术治疗
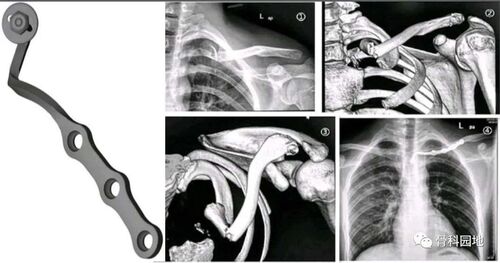
对于合并骨折的不稳定性胫腓联合损伤,需行切开复位内固定术,必要时进行韧带重建,重建部位通常为下胫腓前韧带和下胫腓后韧带。通过经胫腓联合螺钉固定进行刚性加压固定,或采用缝线纽扣技术进行动态固定,均可实现远端胫腓关节的加压稳定。目前,针对不稳定性远端胫腓关节手术干预的明确推荐仍面临挑战,原因在于相关研究较少,且骨折相关的研究数据存在矛盾。
-
螺钉固定
螺钉固定是治疗胫腓联合不稳的传统主流方法,但2010年代初,缝线纽扣技术因疗效良好逐渐受到关注,螺钉固定的应用也随之减少。然而,缝线纽扣技术无法完全恢复胫腓联合的稳定性,尤其在纵向和旋转平面,这一不足使得螺钉固定再次成为手术治疗的研究重点。目前已有大量文献支持,对于胫腓关节严重不稳、Maisonneuve骨折或不适于骨性固定的高位腓骨骨折,以及其他合并纵向移位的损伤,螺钉固定是优选的治疗方法。
-
缝线纽扣技术
1999年,首次有文献报道柔性胫腓联合固定装置的应用,其设计目的是在维持关节稳定性的同时,保留远端胫腓关节的生理活动。此后,缝线纽扣装置彻底改变了胫腓联合损伤的手术治疗格局,成为外科医生的标准治疗选择。近期的随机对照试验和系统综述表明,与螺钉固定相比,缝线纽扣技术具有优势,但相关研究的异质性较高。对于无骨折的韧带性不稳,柔性植入物是最合理的治疗选择。部分病例中,需联合使用缝线纽扣与螺钉固定,或进行韧带加强,才能完全恢复胫腓关节的稳定性。



02
术后并发症
与术前评估相似,术后评估也主要依靠影像学表现:术后即刻影像学检查用于确认植入物位置和骨折复位效果;随访X线片则用于观察骨折愈合情况,确认胫腓联合复位的维持状态。当怀疑骨性不愈合或持续性不稳时,CT检查具有重要价值;当患者术后出现疼痛,尤其怀疑存在持续性韧带缺损和/或肌腱异常时,可采用MRI检查。约15%的患者会发生术后并发症,其中39%表现为胫腓联合愈合不良,多数病例由初始复位不足所致;4%的手术干预会发生感染并发症。
刚性螺钉固定带来的生物力学负荷,会引发多种并发症,包括胫腓联合复位不良、螺钉松动、螺钉移位和螺钉断裂,这些并发症均可能需要取出螺钉:

上述并发症可能无明显的临床症状,从而延误对疼痛性螺钉或持续性胫腓联合不稳的发现和干预。放射科医生需在影像学检查中识别这些异常并予以提示,但同时也应注意,若胫腓联合已实现良好的愈合复位,螺钉周围的松动或螺钉断裂可能无临床症状,甚至提示胫腓联合的生理活动已部分恢复。
缝线纽扣装置可能导致的并发症包括:固定稳定性不足或失效、结刺激、无菌性骨溶解和/或感染。缝线纽扣装置的取出率低于螺钉固定,这一特点也为其成本效益优于螺钉固定的观点提供了支持。
胫腓联合翻修手术最常见的指征为:初次固定后出现复发性分离或复位丢失。



目前已有文献报道了其他固定方法,如可吸收螺钉、钉板、环扎钢丝、克氏针、钩状装置,以及采用肌腱自体移植进行韧带重建,但这些方法因疗效不稳定,尚未得到广泛应用。




下胫腓联合对维持踝关节稳定性至关重要,可保障正常的负荷传导,维持关节对合关系。该关节独特的解剖和生物力学特征,使其易受损伤,尤其易因旋转性创伤受累。早期准确诊断是损伤后保留关节功能的关键。
尽管常规X线摄影仍是评估远端胫腓联合的首选影像学方法,但其在检出隐匿性不稳方面的局限性,凸显了高级影像学技术的应用价值。MRI仍是评估韧带损伤的金标准,而应力CT和负重位CT则成为动态评估关节的潜在有效工具。随着影像学技术的不断进步,相关研究的深入和诊断流程的优化,将进一步改善胫腓联合损伤的临床管理,提升治疗效果,减少远期并发症。
来源:骨科青年