骨感染(Osteomyelitis)与骨折相关感染(Fracture-Related Infection, FRI)是骨科领域最具挑战性的疾病之一。据统计,开放性骨折后FRI发生率可高达30%,而闭合性骨折后发生率约为1-2%。长期以来,骨感染缺乏统一的分类标准,导致临床研究难以比较、治疗方案难以标准化。
2024年,国际骨感染研究团队在《Injury》期刊正式发布了FRI新分类系统,标志着骨感染分类从单纯的解剖描述转向多维度、个体化的综合评估模式。本文将系统梳理从传统Waldvogel分类、Cierny-Mader解剖分期,到最新FRI分类和BACH分类的完整演进脉络。
一、传统分类体系的奠基与局限
1.1 Waldvogel分类(1970年)——病因学视角的开创
Waldvogel等提出的经典分类基于两个维度:病程长短与感染途径。
按病程分类:
-
急性骨髓炎:症状持续时间较短(通常<2周),表现为急性化脓性炎症,骨髓腔内压力增高,可形成骨膜下脓肿
-
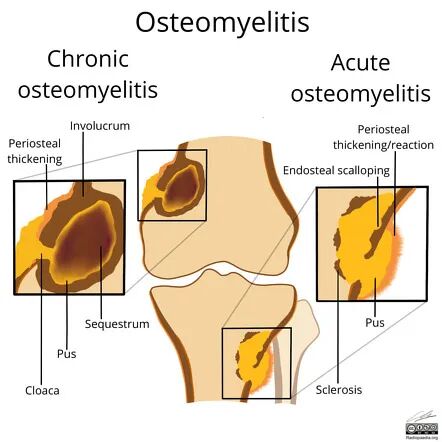
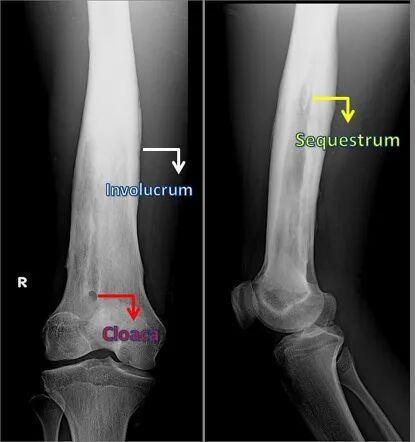
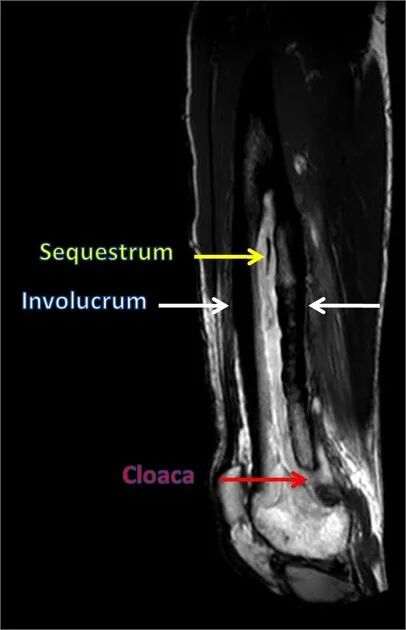
慢性骨髓炎:病程迁延,特征性病理改变为死骨形成(Sequestrum)、包壳形成(Involucrum)及瘘管(Cloaca)
按感染途径分类:
-
血源性骨髓炎:病原体经血行播散,多见于儿童长骨干骺端
-
邻近病灶播散性:由邻近软组织感染直接蔓延
-
创伤/术后性:与开放性骨折、内固定手术直接相关
图1:急性与慢性骨髓炎的病理特征对比。慢性期特征性表现为死骨(Sequestrum)、包壳(Involucrum)和瘘管(Cloaca)形成
1.2 Cierny-Mader分类(1984年)——解剖分期与宿主评估的金标准
Cierny-Mader分类系统是目前临床应用最广泛的分类方法,包含解剖分期(Anatomic Stage)和宿主状态(Host Status)两个维度。
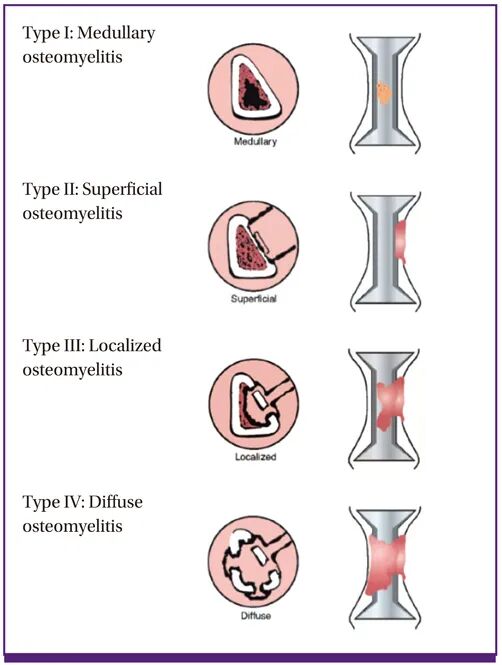
解剖分期(I-IV期):

图2:Cierny-Mader解剖分型系统。Type I为髓内型,Type II为表浅型,Type III为局限型,Type IV为弥漫型
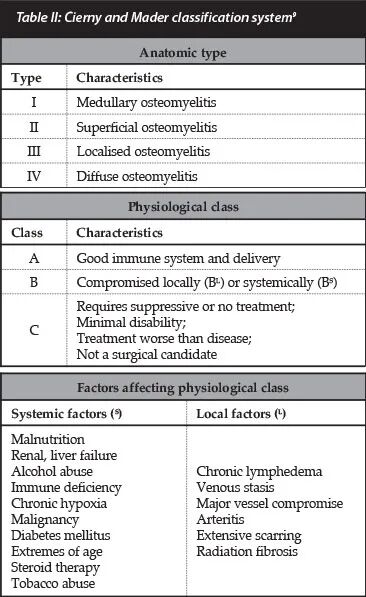
宿主状态分类(A-C型):
-
A型(正常宿主):免疫功能正常,无系统性或局部合并症
-
B型(受损宿主):
-
Bs:系统性因素受损(营养不良、糖尿病、免疫抑制、肝肾功能衰竭等)
-
Bl:局部因素受损(慢性淋巴水肿、静脉淤滞、血管病变、广泛瘢痕等)
-
Bsl:同时存在系统性和局部因素受损
-
C型(治疗受限宿主):病情严重到治疗风险大于疾病本身,或无法耐受手术
图3:Cierny-Mader宿主状态分类及影响因素
二、骨感染的病理学标志:死骨与包壳
慢性骨髓炎的病理诊断依赖于特征性结构改变:
2.1 死骨(Sequestrum)
死骨是指因感染导致血供中断而坏死的骨片,完全与周围健康骨组织分离。X线表现为密度增高的孤立骨片,周围常有透亮带。MRI上死骨在所有序列均呈低信号,因其缺乏水分和活性细胞。
2.2 包壳(Involucrum)
包壳是机体为隔离死骨而在其周围形成的反应性新生骨壳,代表机体的防御性修复反应。在影像学上表现为围绕死骨的增厚硬化骨皮质。
2.3 瘘管(Cloaca)与窦道(Sinus Tract)
Cloaca是骨皮质上的"下水道"样通道,允许髓腔内脓液引流至骨膜下或皮下组织,形成窦道。这是慢性骨髓炎急性发作的潜在通道。
图4:慢性骨髓炎的X线特征。可见包壳(Involucrum,白色箭头)、死骨(Sequestrum,黄色箭头)及瘘管(Cloaca,红色箭头)
图5:MRI矢状位显示胫骨慢性骨髓炎。死骨呈低信号(黄色箭头),周围包壳形成(白色箭头),远端可见瘘管(红色箭头)
三、2024年FRI新分类系统——骨折相关感染的里程碑
2024年,Alt V等国际专家在《Injury》期刊发布了FRI分类系统(Fracture-Related Infection Classification),这是首个专门针对骨折相关感染的综合分类。
3.1 FRI分类的三维架构:F-R-I模型
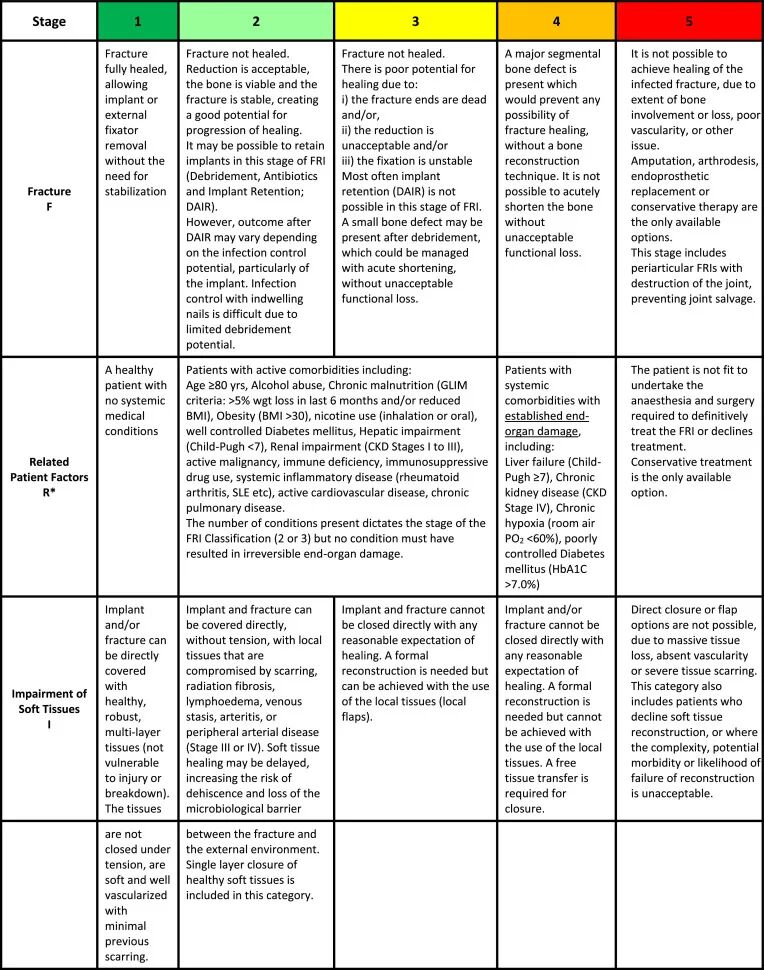
该系统基于三大核心要素,每个要素分为5个等级(1-5级):
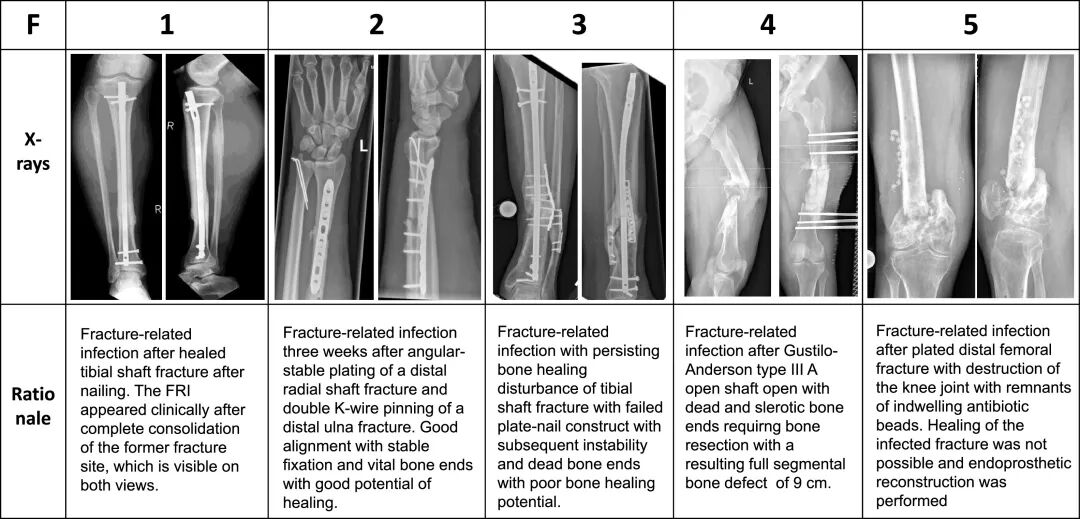
F - Fracture(骨折状态)
评估骨折愈合程度与骨缺损情况:
-
F1:骨折已愈合,仅需处理感染或取出内固定
-
F2:骨折未愈合,但稳定性可接受,骨端有活力,愈合潜力好
-
F3:骨折未愈合,存在明显骨缺损或不稳定,需干预促进愈合
-
F4:大段骨缺损(>6cm或全周径缺损),需复杂骨重建技术
-
F5:无法重建的骨缺损,或患肢功能无法挽救,需截肢或关节融合
R - Related Factors(患者相关因素)
评估宿主全身状况与合并症:
-
R1:健康患者,无活动性合并症
-
R2:存在活动性合并症但控制良好(如糖尿病HbA1c<7%、可控高血压等),无终末器官损害
-
R3:存在系统性损害(如慢性肾病3B-5期、肝硬化Child-Pugh B/C、心衰NYHA III-IV级等)
-
R4:终末期器官功能衰竭,或合并症控制极差(如糖尿病HbA1c>9%)
-
R5:无法耐受手术,或患者拒绝手术治疗
I - Impairment of Soft Tissues(软组织损伤)
评估软组织覆盖能力与血管条件:
-
I1:软组织条件良好,可直接闭合创面,无血管病变
-
I2:软组织轻度受损,存在浅表瘢痕或轻度血管病变,但不影响愈合
-
I3:软组织无法直接闭合,需皮瓣转移覆盖,或存在显著血管病变需血管重建
-
I4:需游离皮瓣移植的广泛软组织缺损,或需血管重建的肢体缺血
-
I5:无法重建的软组织缺损,或需要截肢的严重血管病变
图6:FRI分类系统的影像学示例。从左至右展示F1至F5不同程度的骨折与感染状态
图7:FRI分类系统的详细定义表格,包含F、R、I三个维度的具体分级标准
3.2 FRI分类的临床决策价值
该分类系统将患者分为三类管理等级:
-
非复杂性(Uncomplicated):F1-2、R1-2、I1-2,可在非专科中心治疗
-
复杂性(Complex):任一项达到3-4级,需转诊至具有骨感染专科的中心
-
治疗选择受限(Limited Options):任一项达到5级,需多学科团队(MDT)评估个体化方案
四、BACH分类系统——长骨骨髓炎的多维评估
2018年提出的BACH分类(Bone involvement, Antimicrobial options, Coverage of soft tissues, Host status)是另一重要的现代分类系统。
4.1 BACH四维评估体系
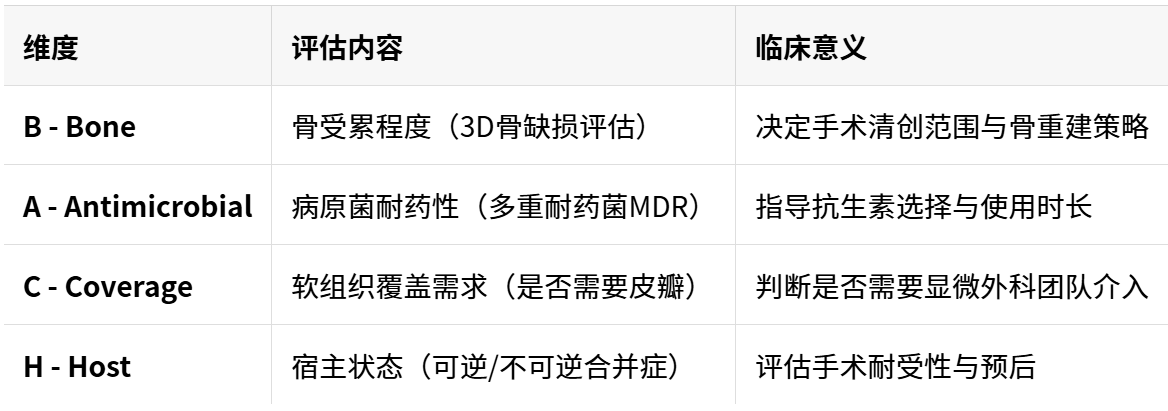
研究表明,BACH分类系统具有良好的观察者间一致性(Kappa值>0.8),能够有效预测治疗复杂程度。
五、骨感染的诊断标准与分型依据
5.1 确诊与提示性诊断标准
根据2018年AO基金会与欧洲骨关节感染学会(EBJIS)共识,FRI诊断分为确诊标准与提示性标准:
确诊标准(Confirmatory Criteria)(满足任一项即可确诊):
-
窦道或瘘管形成,探查可及骨或植入物
-
伤口裂开伴骨或内植物暴露
-
脓性引流物或术中见脓液
-
深部组织培养分离出表型相同的病原体(≥2个独立标本)
-
组织病理学发现微生物或>5个中性粒细胞/高倍视野
提示性标准(Suggestive Criteria)(需多项组合支持诊断):
-
临床表现:新发疼痛、局部红肿、皮温升高、发热(≥38.3℃)
-
血清标志物:ESR、CRP、WBC升高
-
影像学:骨溶解、内固定松动、不愈合、死骨形成、骨膜反应
-
微生物学:单份深部标本培养阳性
5.2 生物膜与病理机制
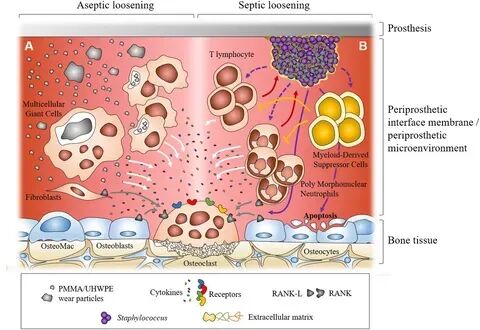
慢性骨感染的核心病理机制是生物膜(Biofilm)形成。金黄色葡萄球菌等病原体黏附于骨组织或内植物表面,分泌多糖基质形成保护性生物膜,逃避免疫清除和抗生素作用。
图8:生物膜形成与假体周围感染机制。展示了从无菌性松动到感染性松动的细胞与分子机制
六、分类系统的临床整合应用
6.1 分类选择的临床路径建议
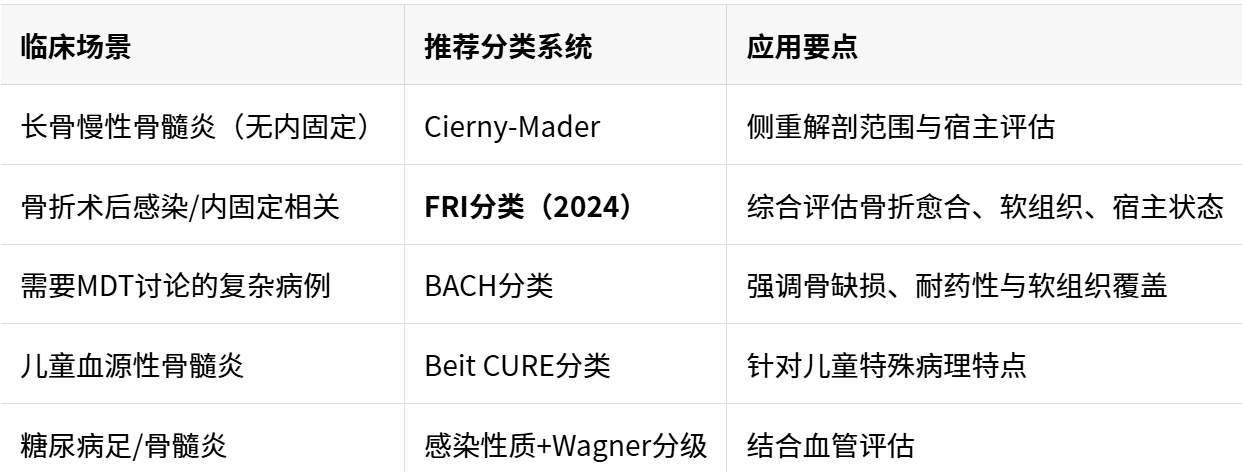
6.2 从"急慢性"到"病理生理"的观念转变
现代骨感染分类的趋势是摒弃单纯的时间定义(急性<2周vs慢性>6周),转向以病理生理特征和治疗需求为导向的分类。研究发现,急性与慢性的时间界限并不明确,且对治疗方案的选择影响有限——关键在于是否存在死骨、生物膜及骨稳定性。
2024年FRI分类系统的核心进步在于:
-
专门针对骨折相关感染设计,弥补了传统骨髓炎分类的适用性不足
-
三维评估模式(骨折-宿主-软组织)全面反映疾病复杂性
-
明确的临床决策指导,便于分级诊疗和转诊决策
未来,随着分子诊断技术(如宏基因组测序)、影像学AI评估和个体化抗生素治疗的发展,骨感染分类系统将进一步整合微生物组学特征和免疫状态评估,实现更精准的风险分层与预后预测。
对于临床医生而言,掌握这些分类系统的核心在于:不单纯为了分类而分类,而是通过标准化评估,制定个体化的清创-固定-重建-康复全流程方案,最终改善患者功能预后与生活质量。
-END-
声明:本文为转载自<骨秘籍>,版权归原作者所有,仅用于学习交流,如有侵权请联系我们删除!