股骨头缺血性坏死(AVN)是肌肉骨骼致残的一种越来越普遍的原因,这是一个重大的诊断和治疗的挑战。虽然患者早期可能无明显症状,但是随着病情发展出现,关节破坏,最终需要全髋关节置换(THR)(见下图)。事实上,50%的AVN患者由于恶化致使严重的关节破坏,并在诊断后3年内接受大的手术治疗。 股骨头塌陷通常发生在髋关节疼痛后2年内。
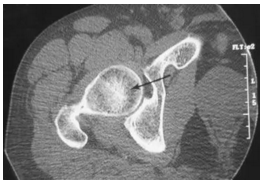
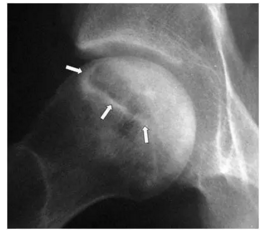
正常的轴向CT显示在股骨头内的突出和增厚但正常的小梁(箭头)。 注意从中心密集带以径向方式发出的细腻、硬化、射线状的分支形状。
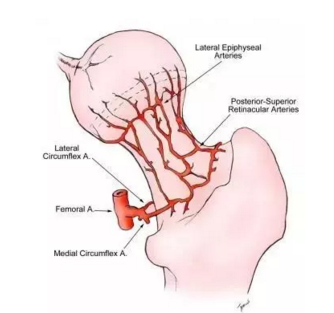
插图是从后面观察股骨头的正常循环。后上方的支持带动脉为骨骺部位提供了主要的血液供应。它们穿过股骨颈并且被包含在关节囊内,并在股骨头和颈的交界处产生的横向骨骺血管。从那里,它们穿透股骨和供给股骨骨骺区。
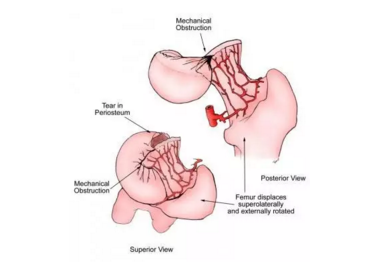
插图表明股骨头供血通过头下股骨骨折或股骨头骨骺滑脱受到损害。由于骨骺或股骨颈从股骨头分离,股骨干骺端向上外侧移位和股骨外旋转,这导致远侧后上支持带动脉和近侧横向骨骺血管扭结或旋转,损害血液流向骨骺。如果这种情况持续,股骨头将处于发展缺血坏死的高风险。
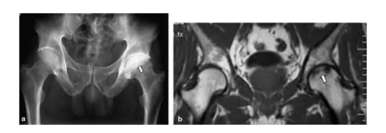
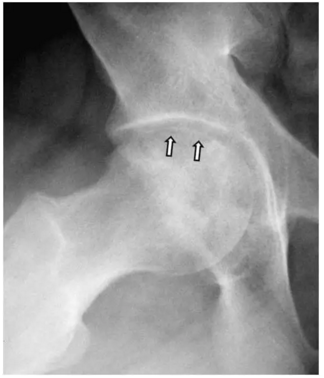
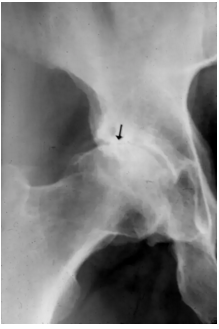
患者的臀部的蛙式位图片,新月征显示缺血坏死志,表明软骨下骨折。 一旦出现这种迹象,治疗性干预就不太可能阻止疾病的进展。新月征是指股骨头负重区软骨下骨板内1~2mm厚的透光区,是由于骨坏死后,骨质被吸收,出现微骨折所致,通常在正位片上不易见到,在蛙式位片上易显示,容易被忽视。
股骨头缺血坏死X线片显示新月征
AVN的发生率正在增加。 原因包括更多地使用外源性类固醇和创伤的增加。 在54-80%的肾移植受者中,平片照片检测AVN ,该病是双侧的。据估计,在美国每年执行的近50万个THRs手术中近10%旨在治疗AVN,费用超过10亿美元,占国家总量的25%。创伤是缺血坏死的最常见原因; 然而,非创伤性缺血坏死(AVN)通常是双侧的,发生在年轻人中。此外,非创伤性双侧AVN通常发生在不同的时间,并在不同的臀部以不同的速率发展。
轻度扁平至左股骨头的上方(空心箭头)表示第3期疾病。 右股骨头具有正常的轮廓,表明阶段2疾病。 黑色箭头表示修复区的边缘,代表死亡小梁上的新骨形成。 双侧的AVN,它通常发生在不同时间的每个髋部,并且疾病在每个髋部的分期可以,并且经常是,在不同的阶段。
缺血坏死(AVN)的特征在于死的小梁骨和骨髓的区域涉及延伸到软骨下板。 通常涉及股骨头的前外侧面,即主要负重区域,但也可涉及股骨头的任何区域。 在成人中,涉及的部位通常不会完全血管重建,通常在缺血坏死(AVN)之后的某一时间,股骨头的塌陷才能在X线片上发现。股骨头是缺血坏死(AVN)发展的最脆弱的部位。坏死部位通常直接在骨的负重关节表面(即,股骨头的前外侧面)下方, 这是最大机械应力的部位。
老年人发生AVN的风险比较低。 因为老年人的脂肪细胞缩小,脂肪细胞之间的空间填充有松弛的网状结构和粘液流体,其抗AVN的作用,这种病症称为凝胶状骨髓。 即使髓内压增高的情况下,间质液也能够逃逸到血管中,使得空间自由地吸收额外的流体。
脂肪髓出现在股骨头骨骺及2岁以上的所有个人的大转子。脂肪骨髓在T1加权图像(T1WI)和T2加权图像(T2WI)上具有高信号强度(参见下图)。当存在造血骨髓时,其存在于股骨颈,转子间区域和髋臼中。它在T1WI上具有低信号强度,在T2WI上具有高信号强度(参见下图)。
冠状T1加权磁共振图像显示在股骨颈近端的低信号和表示造血骨髓的转子间区域(箭头)。
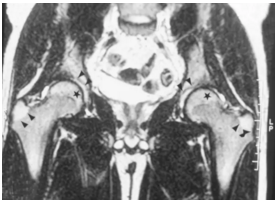
冠状T2加权磁共振图像显示在近端股骨颈和转子间区域内的低信号,代表造血骨髓。增加的信号在大转子(单箭头)和股骨头骨骺(星)区,代表正常的脂肪骨髓。正常的髋关节(双箭头)含有少量的流体。
髓质腔在从股外侧的下外侧延伸到股骨头的超内中侧的所有成像序列上包含低信号的突出的垂直定向的线性条纹。这些代表负重小梁并且类似于在CT扫描上看到的射线样改变(参见上面的2个图像)。髓腔由边缘尖锐的低信号强度的包绕,其代表骨的皮质。皮质和小梁具有弱的MRI信号强度,因为低浓度和氢离子的移动性降低(参见上图2)。代表关节软骨的高信号强度的细线围绕股骨头的外边缘。 曲线低信号线,代表骨髓,横向的股骨颈骨髓横向内侧(见上图2)。 与髋臼相邻的髂骨的髓腔与股骨头相比具有稍微更低和更不均匀的信号强度(参见上面的2个图像)。
AVN从最小到更严重的进展直至机械衰竭。如果血管区域小并且不邻近关节表面,则患者可能是无症状的; 可以自行愈合,或者疾病可以保持未检测到或者在其他条件的后处理期间偶然发现。
一旦AVN发展,修复开始于活骨和坏死骨之间的界面,在坏死灶内死骨的吸收效果不佳,死骨仅部分再吸收。反应性和骨修复导致骨小梁充血、炎症、骨吸收和纤维化,使小梁增厚和硬化边缘。死骨的不完全再吸收在放射照片上具有混合的硬化和囊性外观。
在死骨和活骨之间的界面处的小梁骨,由于机械损伤可能加剧无血管坏死(AVN)。在软骨下区域,这种微裂缝不愈合,因为它们发生在死骨区域内。 微裂缝的进展导致弥漫性软骨下骨折,在放射学上看作新月形征(见下面第一图)。在软骨下骨折和进行性加重之后,关节软骨发生塌陷(参见下面的第二至第五张图)。继续骨折、坏死和进一步加重,可进展为退行性关节疾病(DJD)和关节溶解(参见下面的第二张图片和最后2张图片)。
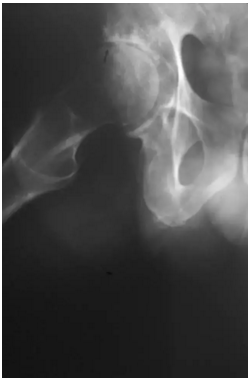
该患者的缺血坏死显示新月标志,表明软骨下骨折。 一旦出现这种迹象,治疗性干预就不太可能阻止疾病的进展。
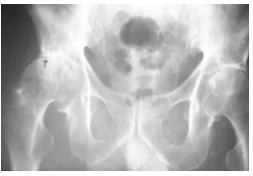
骨盆的前后视图显示右股骨头的外侧部分因缺血坏死(箭头)扁平,相邻关节空间变窄,近关节硬化和代表退行性关节疾病的骨赘。
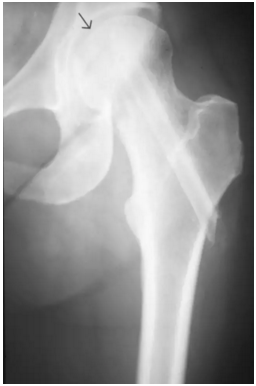
该患者病程6个月,患者经过了骨内减压术后,但已经股骨头已经可以看到的轻度扁平化,表明尽管已经治疗,病情还是有进展。
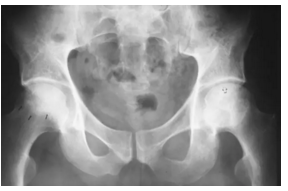
股骨头缺血坏死X线片显示股骨头软骨下骨质密度减低
该患者病程6个月,患者两侧缺血坏死,经过了骨内减压术后,右侧股骨头近端已经轻度扁平化,这表明疾病从阶段2到阶段3的进展,尽管保守治疗。 右侧近端股骨头内的缺陷代表死骨的移除。
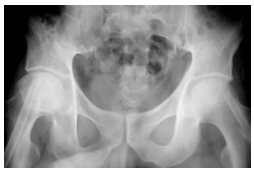
在股骨头缺血性坏死患者的骨盆正位平片可见不对称关节间隙狭窄(箭头),近关节硬化,软骨下囊肿形成围绕右髋继发退行性骨关节病。
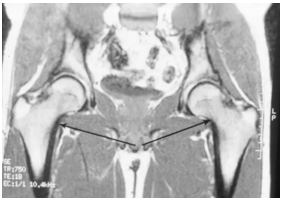
CT检查诊断股骨头缺血坏死较X线片敏感,可早期发现微小的病灶、软骨下骨板微骨折等,对于股骨头缺血坏死的分期有着重要的意义,根据CT检查所见进行分期较X线片更准确。
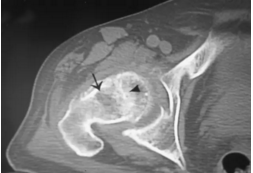
对股骨头缺血坏死的患者CT显示中央小梁的聚集和变形。
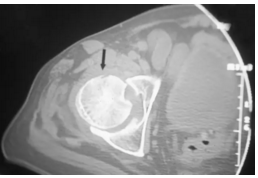
对股骨头缺血坏死的患者CT显示股骨头的前部的骨折。 这个发现在轴向脂肪饱和的T2加权磁共振图像上被证明,但是由于CT扫描的优异的分辨率,使用CT扫描更清楚地描绘。
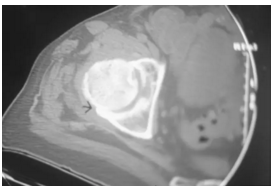
该图显示了右髋前内侧和后外侧周围的关节间隙狭窄,关节硬化和骨赘形成(退行性关节病)。
MRI是一种有效的非创伤性的早期诊断方法。正常骨骼在T1、T2加权图像上,骨皮质呈低信号,骨髓呈高信号。骨内信号强度的改变是骨坏死早期且敏感的征象。最早的特征性表现是在T1加权图像上出现带状低信号包绕脂肪信号,T2加权图像上或Turbo回旋序列像呈现“双线征(Double line sign)”,即外缘的低信号线和内缘的高信号线,双线征是由Mitchell 等首先提出,外缘代表反应骨,内缘代表血管化和新生骨,是坏死骨与活骨之间的分界线,在双线征内的病变区可呈现低信号、等信号或高信号区;在T2压脂像上骨坏死呈现片状或点状高信号。MRI诊断早期股骨头缺血坏死金标准,敏感性达99%,特异性94%~99%。
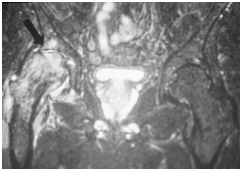
T2压脂像在股骨头和颈部(箭头)内显示增强的信号,代表水肿。 STIR和脂肪饱和成像非常敏感。
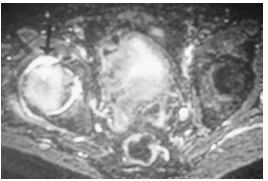
T2压脂像显示了关节积液(箭头)和表示股骨头内的水肿的广泛的异常增加的信号。 存在股骨头的前部中的骨折。
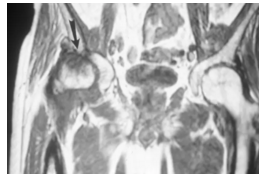
冠状T1加权磁共振图像(MRI)在股骨头(箭头)内显示降低的信号,代表水肿。 这是一个MRI C类病变。 软骨下异常也可以指示骨折。 多平面重建CT扫描将有助于进一步诊断。
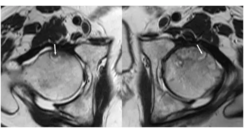
股骨头缺血坏死MRI显示双线征
骨扫描对于早期诊断股骨头缺血坏死有很大价值,特别是在X线检查未见明显异常,而临床又高度怀疑股骨头缺血坏死者作用更大。骨扫描与X线检查相比,常可提早3~6个月诊断股骨头缺血坏死。在股骨头缺血坏死早期,表现为股骨头软骨下出现一放射性核素浓集带,表明股骨头坏死区周围已有血管化及组织修复;在股骨头缺血坏死后期,股骨头不出现放射性核素浓集。但由于骨扫描的假阳性率较高,因此,诊断准确率在91%~95%。
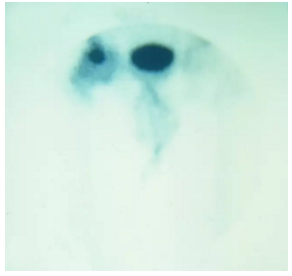
骨扫描显示在右股骨头的超外侧方面的摄取增加,这表明缺血坏死,但是提供关于髋部的结构完整性的很少的信息。
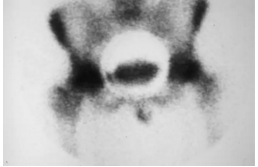
骨扫描显示在两个髋部中放射性药物试剂的吸收显着增加。